
附件:群体药代动力学研究技术指导原则
一、概述
药物在人体内的药代动力学(Pharmacokinetics, PK)行为普遍存在个体间变异。这种变异可由内在因素和外在因素导致,当其具有临床意义时,需要根据患者个体情况调整给药方案。因此,合理、定量分析内在因素和外在因素对药物暴露等体内PK行为的影响,是药物临床研究的重要部分。通常有两种PK分析方法,一种为标准两步法(Standard Two Stage),首先获得个体PK参数,之后采用统计学方法考察这些参数的统计学特征及其与潜在因素的相关性;另一种为群体PK分析(Population Pharmacokinetics Analysis),当前主要采用非线性混合效应模型方法(Nonlinear Mixed-effects Modeling Approach),在获得PK参数群体典型值的同时,可识别并量化影响群体PK参数的协变量因素。相较于标准两步法,群体PK分析可有效整合多个临床研究数据,在表述药物体内PK行为的同时,获取PK参数的群体典型值及其变异,并诠释和量化药物在个体间PK差异的影响因素和随机效应等,是目前应用广泛的定量分析方法。
通常通过独立的临床药理学研究对可能影响药物暴露的内在因素和外在因素进行考察。合理设计、良好实施的独立临床研究,可为考察内在因素和外在因素的影响提供较为可靠的评估。但独立临床研究通常通过事先判断和设计对最有可能影响药物暴露的内外因素进行评估,可能造成一些潜在影响因素的遗漏,采用群体PK分析方法可在一定程度上予以补充。相较于独立临床研究,群体PK分析可整合临床研究各阶段中健康受试者和患者在不同剂量下单次和多次给药后密集和稀疏采集的PK相关信息,有助于研究未在独立临床研究中考察过的其他影响药物暴露的潜在因素。群体PK分析中纳入了相对较大样本量受试者的PK信息,可提高影响药物暴露的协变量参数估算的可靠性,也有助于识别、确认对药物暴露影响较小的内外因素。
通过数据整合、协变量分析和模型模拟,群体PK分析有助于更好地理解药物PK特征,帮助制定后续研究计划包括为目标人群优化用药策略等。但在开展群体PK分析时,需充分考虑药物的特性、所处的研发阶段以及用于群体PK分析的数据和信息等引起的局限性。
本指导原则内容主要基于当前对群体PK研究的理解和认识,提供相关考虑要点和一般的科学性指导,以帮助合理开展和应用群体PK研究。未来随着学科的不断发展,需基于科学判断开展研究和分析。
二、适用范围
目前,群体PK研究主要可应用于以下场景。用于评价其他内容时,应谨慎评估。
(一)给药方案的优化
群体PK研究可帮助识别显著影响药物暴露的内外因素,为临床试验的给药方案提供指导。如,当体重和药物暴露之间相关性强时,可考虑按体重(如mg/kg)或体重分组进行给药。群体PK分析应结合对药物暴露与药物疗效、靶点占有率或药物毒性之间关系的充分理解,共同指导优化给药方案。
在合理假设的前提下,群体PK分析可模拟未经临床试验过的给药方案的药物暴露水平。如,群体PK分析可预测增加负荷剂量、改变给药剂量或给药频率引起的暴露变化,为药物研发后期临床试验的剂量选择和调整提供依据。
在极少数具备充分科学依据的情况下,此类分析还可与暴露-效应(Exposure-Response)分析一起,用于支持尚未在临床试验中直接评估的给药方案的申请。
(二)特定人群用药方案的选择
群体PK分析通常会合并来自不同研究的信息,评估协变量对药物及其代谢产物(如适用)PK的影响。当协变量对药物暴露产生影响时,应结合药物暴露-效应关系充分考量,决定是否需要基于该协变量进行剂量调整。
群体PK研究结果可考虑纳入药品说明书,用于描述药物在一般或特定患者人群中的PK特征。例如,由于高毒性药物在无相关临床状况的肝/肾功能损害患者中进行独立的PK研究有可能违背伦理,可考虑在临床试验目标人群中纳入肝/肾功能损害的患者。通过良好的PK研究设计获得足够的PK信息,进行群体PK分析考察肝/肾功能损害对PK特征的影响,以帮助判断此类患者是否需要进行剂量调整,并支持说明书中的用药方案。
协变量分析结果能否用于支持说明书取决于多种因素,如协变量分析中受试者特征和样本量、协变量分布以及可用的PK数据量等。基于群体PK分析结果对特定人群的用药建议中,通常包括协变量对药物PK的影响程度和对临床相应有效性和安全性影响的评估,并可包含剂量调整的建议。
一些潜在影响因素,如性别、年龄、体重、药物代谢酶的基因多态性、疾病因素等,可能会因缺乏对药物PK有重大影响的先验假设,未开展独立的临床药理学研究。群体PK分析可用于在没有独立临床试验考察的情况下,分析上述潜在因素对药物PK特征的潜在影响。
(三)儿科人群的用药研究
与传统PK分析相比,群体PK分析可分析稀疏采样数据,有助于优化采样方案、减少总采血量。在儿科人群的PK研究中具有重要意义。
基于成人数据的群体PK分析用于模拟并支持儿科剂量选择时,对儿科参数的外推建议考虑以下几点:
1. 生长发育对PK数据外推的影响(如异速增长模型)。
2. 不同年龄段儿科受试者吸收、分布、代谢、排泄的差异。
3. 儿科剂型的生物利用度。
同时,建议关注和充分评估成人和儿科患者在疾病进展、治疗方案和药物暴露-效应关系等方面是否存在差异。若群体PK分析数据中包含国外成人和/或儿科受试者信息,还应考虑种族因素及国外成人、儿科受试者剂量-暴露-效应关系的一致性。
(四)种族因素分析
群体PK分析可整合多个密集或稀疏采样的临床试验数据信息,并通过协变量分析等方法得到特定种族人群相关的PK参数,相关结果可作为种族因素评价的支持性信息。
是否需根据种族因素调整给药方案,须结合暴露-效应关系分析以及疾病机理和医疗背景等多方面的种族差异进行综合判断。
(五)药物相互作用评价
在设计良好的临床研究中,有足够信息支持的情形下,可通过群体PK分析方法评价药物相互作用,具体内容可参考相关指导原则。
(六)生成暴露-效应分析的暴露指标
药物暴露-效应关系在新药研发中的重要性,已在多个指南或专业共识中进行了阐述。除上述应用场景外,群体PK分析可用于生成患者的个体PK暴露指标,如药-时曲线下面积(AUC)、峰浓度、谷浓度、平均稳态血药浓度等,用于进行后续暴露-效应分析。基于群体PK分析生成药物暴露指标时建议考虑以下因素:剂量中断或调整,药物的PK特征是否随时间或疾病状态的变化而改变等。
群体PK分析可预测个体患者在特定时间点的暴露情况,而不受采样设计的限制(如,可预测所有受试者的谷浓度)。当少数受试者的PK信息缺失时,群体PK分析可基于这些受试者的协变量特征(如体重、年龄、性别、药物代谢酶的基因多态性等)预测其最有可能的药-时曲线。这种预测方法在个体间变异和残差变异较小,并且观察到的协变量对药物PK特征影响较大时,可提供可靠信息。
基于经验贝叶斯估计(Empirical Bayes Estimation,EBE)方法估算个体受试者的暴露指标时,若个体数据稀疏或缺乏足够信息,需评估个体暴露指标预测的可靠性。
三、在临床研究设计中的相关考虑
群体PK分析所需的数据一般需依托单个或合并多个临床试验获得。为获得满足群体PK研究目的的数据信息,从临床试验规划与设计到结果分析与评价的全过程,建议多专业合作,如临床药理学、生物统计学、系统生物学、临床医学等专业,并需考虑研究的科学性、协同性、阶段性以及可行性等。在包含群体PK研究的临床试验中,建议在满足主要研究目的的基础上,根据群体PK研究目的,在计划临床试验时考虑以下几点,并在合适情况下,在临床试验方案中概述拟进行的群体PK分析。群体PK分析的详细信息可在单独的群体PK分析计划中进行描述。
(一)研究人群
建议根据临床试验的主要研究目的和群体PK研究目的,合理选择研究人群。受试人群的协变量分布需足以支持拟开展的群体PK协变量分析。纳入群体PK分析的人群可以是涵盖主要研究目的的全部人群或部分人群。两种情形下均需在群体PK分析计划中明确纳入分析的人群范围和剔除标准,表征其代表性。对于包含亚群体或特定人群的群体PK研究,如儿科患者、老年患者等人群,可考虑根据研究需要,按照人群的特征变量如年龄等分层入组受试者。肝/肾功能损害患者,也可考虑根据研究需要按照疾病严重程度分层入组,以考察药物PK行为与肝/肾功能损害等基础疾病严重程度的相关性。
(二)样本量
样本量对于群体PK参数的估算具有重要影响。通常在临床试验前可能无法获得全部重要影响因素信息,因此,在满足临床试验自身主要研究目的基础上,尽可能多地将受试者纳入群体PK研究,以便考察不同受试者特征对药物体内PK行为的影响,优化给药方案,受试者特征可参见本文“协变量”一节。对于重要的待评价影响因素,应在不同水平有充分的样本量且具有代表性。考虑到分析效能,建议尽可能合并多个临床研究进行群体PK分析。
(三)协变量
协变量的选择、分布特征及其样本量是开展群体PK分析的重要基础。群体PK分析考察的协变量一般需包括受试人群的人口统计学信息(如种族、性别、年龄、体重、体表面积等),同时,根据研究目的收集相关协变量信息,如实验室检测指标(如肝、肾功能指标,血常规等)、合并用药、遗传信息(如基因型等)、病理学信息(如疾病分型、严重程度、发病历史、并发症等)等。应避免盲目筛选协变量,建议基于研究目的、临床实际情况、药物作用机制、生理学和临床药理学考虑等进行分析。
当群体PK分析中某个连续型协变量分布较窄、某个分类协变量的类别中受试者样本量不足(对于分类协变量)、或当协变量数据代表性不足时,群体PK分析结果可能无法充分支持该协变量对药物暴露的影响情况。目前已有多个连续型协变量定义了不同分级的临界值(如年龄、体重、肌酐清除率等),若考虑基于这些连续型协变量的不同分级进行剂量调整,其协变量信息需覆盖目标分级的整个范围,而不仅仅是分布在目标分级的上端和/或下端。协变量分布范围和频率的增加,可提高发现具有临床意义协变量的概率,并降低协变量假阳性的概率。
(四)采样设计
群体PK分析中PK参数的精密度和准确度取决于多种因素,包括受试者总样本量、个体采样样本量、采样设计等。用于群体PK分析的采样时间窗可根据执行的可操作性(如儿科患者人群的PK采样)进行设计,临床试验过程中需准确记录实际的给药时间和采样时间。若需评估合并用药的影响,需同时收集合并用药的给药信息。
当个体受试者的采样样本量有限时,采样时间的设计尤为重要。建议根据研究目的和药物特点,前瞻性地设计PK采样时间表,以提高群体PK分析结果的可靠性。
以下为一些采样设计的举例,可根据研究目的和可操作性选择其中1种或几种的组合:
1. 为受试者随机分配基于最佳设计方法得到的采样时间。单个受试者的样本数量和采样时间亦需基于最佳设计方法确定。
2. 单个受试者随机采集两个或多个样本,总体样本合并使用时可覆盖整个给药间隔。
3. 受试者在指定时间进行稀疏采样,通常为谷浓度和/或峰浓度。
4. 对全部或部分具有代表性的受试者进行密集采样。
鼓励从所有受试者中收集PK数据。具体的采样设计取决于研究目的,如,若拟在后续暴露-效应分析中使用峰浓度,考虑选定涵盖达峰时间的时间窗,在此范围内获得足够的样本。需关注PK数据缺失的原因,是否为随机性缺失,或与疾病进展和药物治疗有关(如,由于缺乏疗效或不良事件导致患者退出)等。场景间变异(Inter-occasion Variability,IOV)较大时,忽略其影响可影响协变量、个体内变异和个体间变异的准确估算。在临床试验中需有足够的受试者在大于1个场景采样,确保至少有一个适度规模的受试者子集提供各场景下的数据,以可靠估算场景间变异和随时间变化的PK特征。
(五)检测物质
群体PK分析的对象通常为原形药。在代谢物有活性、代谢物水平较高或其影响药物暴露-效应关系等情形下,根据研究目的可考虑对代谢产物进行分析。群体PK分析的指标包括但不限于体循环中的药物暴露、其他生物样品(如尿液、唾液、脑脊液,药物作用靶点器官或组织等)中的药物暴露以及通过影像学方法量化组织中药物浓度所得到的暴露等。
(六)生物样品分析
建议评估生物样品分析的误差对于群体PK研究的影响。需采用符合相关指导原则要求、经过验证的分析方法进行待测物生物样品分析。建议采用中心实验室进行检测,若在不同检测机构进行生物样品分析,需对各机构间检测结果的一致性进行评价。生物样品的采集、处置、保存、转运以及生物样品分析建议参考符合监管要求的相关指导原则。
(七)其他
用药依从性差也可能导致群体PK参数解读偏差。建议在临床试验中采取适当措施提高依从性,并在受试者日志或病例报告表中做好与用药依从性相关的客观记录。
四、数据分析
(一)分析计划
建议前瞻性地根据群体PK分析的研究目的制定分析计划,包括数据收集和数据分析方法等。通常建议考虑纳入所有数据,并在分析计划中详细说明拟纳入的研究和研究数据选择的合理性,同时需要说明未纳入数据处置的合理性。
分析计划中通常包含以下内容:研究目的、数据来源说明、拟分析数据的性质(如密集和稀疏数据)、整体建模策略和流程、常见分析问题的处理(如缺失值、低于定量下限的数据以及离群值的处理)、建模软件、拟考察的结构模型和误差模型、拟考察的协变量和协变量模型、模型选择标准、模型评价方法以及计划的模拟研究(如适用)等。
若群体PK研究包含多个研究目的,建议列明主要研究目的和次要研究目的。若基于已有模型开展新的群体PK分析,如将研究药物在其他适应症或已知患者人群中建立的模型应用于新适应症的目标人群,或将基于成人患者建立的群体PK模型应用于儿科患者,需详细说明已有模型的应用情况,如评价已知人群和目标人群的异同,提出当前研究从已知人群到目标人群(如成人到儿科患者)的外推假设,并阐述在当前研究可被采用的理由和外推分析计划,以及降低不确定性和风险的要素等。
若需开展分析计划中未包括的附加分析,建议在开展分析前完成分析计划的更新;若仅可在已开展分析过程中完成计划更新,需在分析报告(参见本文“附录1.分析报告”)中的附加分析部分描述分析背景,以减少附加分析所产生的潜在偏倚对结果的影响。
(二)数据处理
数据文件的创建:数据质量是群体PK分析的根本前提。建议制定相关文件进行分析数据的管理,如预先规定的标准操作程序(Standard Operating Procedure, SOP),严格记录数据相关的问题和处置。在基于临床试验数据创建分析数据文件的过程中,推荐使用程序脚本进行数据操作,以确保数据处理全过程可溯源。
对于由多个临床试验数据整合的分析数据集,群体PK分析指标和协变量可能会由于所处研发阶段、试验设计、受试人群、检测方法、试验开展时间、试验机构和所在地区等情况而变化,在探索性分析和建模分析时需考虑进行适当考察或处理。
数据检视:对于创建的分析数据文件,需首先初步判断数据是否可满足分析需要。通常从数据检视开始,可采用图表化和描述性统计初步考察数据集的特征。同时,探索性分析可用于帮助识别模型假设。当协变量之间高度相关时,如体重和通过Cockcroft-Gault公式计算得到的肌酐清除率,可能无法提供有关群体的唯一信息。数据初步检视的相关内容需在群体PK分析报告中简要描述。
效能(Power)分析:可开展效能分析,用于说明既定研究设计是否足以支持群体PK分析识别和准确估算具有临床意义的协变量。
特殊数据:建议在群体PK分析中使用所有可用数据(参考上文中的“分析计划”)。对于预期出现的特殊数据情况,基于研究目的,需在分析计划中预先规定处理原则,并在分析报告中说明处理方法的合理性,以下为特殊数据的示例:
1. 缺失数据
群体PK分析中可能出现几种形式的缺失数据,如浓度数据缺失、PK采样时间缺失、协变量缺失,给药时间或剂量的缺失等。对于不同类型的缺失数据,需要按照具体情况采用不同的处理方法。建议重点关注缺失值的出现是否随机,当其在特定人群或者特殊场景下的出现频率明显升高时应尤为注意。
对缺失值不当的处理可能会导致参数估计偏差,进而可能导致结论错误。在临床试验过程中,建议采取适当措施尽量减少缺失值。另外,缺失值可能会使分析结果的解释复杂化,在分析计划中应预先考虑缺失值的处理方法,并根据需要开展敏感性分析等研究以考察缺失值造成的影响。
2. 低于定量下限数据
建议首先初步评估低于定量下限数据的影响。从分析数据集中直接剔除低于定量下限(Lower Limit of Quantitation, LLOQ)的数据可能会导致参数估计偏差。建议根据分析数据的特征及研究目的,选择适当的方法处理低于LLOQ的数据。
3. 离群值
离群值的定义及处理方法需在分析计划中明确阐述。需关注和区别异常受试者和异常数据点。在模型开发过程中,有时可考虑剔除单个离群数据,但建议利用最终模型对离群值进行敏感性分析,考察离群值对最终参数估计的影响,并在最终分析报告中进行描述。除因违反方案或其他人为错误导致的异常受试者外,通常不建议剔除异常受试者。对于剔除离群值后进行的群体PK分析,建议从生理和临床试验相关事件等角度解释数据剔除的原因。
(三)模型建立
模型建立通常需遵循逐步递进和不断优化的原则。基于前期累积的研究数据或者已评价过的模型构建最初模型后,随着临床研究项目的不断推进,建议将新的数据一并纳入分析中,对模型进行更新和优化。另一方面,模型评价通常会贯穿模型化分析的整个过程,在分析的各个阶段和各次模型更新中不断进行评价及优化(如下图)。
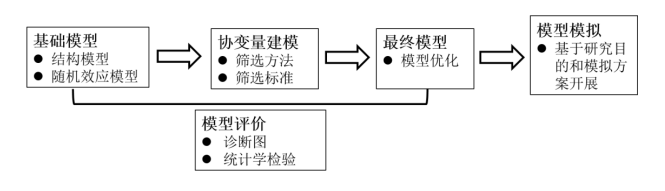
图1 模型建立流程的简要示意图
在基础模型建立过程中,若存在已知的、对固定效应参数有特定影响的协变量,可考虑将其直接纳入基础模型,如在建模数据中同时包含成人和儿科数据时,可考虑将体重作为结构模型协变量。随机效应可划分为个体内随机效应和个体间随机效应。个体内随机效应包括个体内变异(如残差),必要时也可考虑在模型中加入IOV。个体间随机效应也称为个体间变异,在探索个体间变异时,个体间随机效应之间的相关性也需谨慎评估,以避免不合理的参数组合。
协变量分析过程中,需考虑协变量的样本量、协变量间的相关性/共线性以及协变量分布不均衡等因素造成的影响,并建议从以下几个角度考量拟考察协变量:
1. 科学性,如从生物学、药理学、病理学、临床医学等方面考虑协变量和模型参数的潜在关系;
2. 先验信息,如临床前信息、文献信息、早期临床证据以及类似药物的相关研究信息等;
3. 数据探索性分析,如非房室模型参数与协变量的关系等。
协变量中存在缺失值时,需结合数据情况选择适宜的处置方法。对协变量筛选后得到的模型,可根据研究目的并基于科学和统计检验考量进行优化,经评价后,确立最终模型。模型建立过程中选取的具体分析方法,需在报告中说明选用原因。在分析方法改变时,亦需阐述原因,并讨论新的分析方法对结果的可能影响及其他偏倚等。
模型建立方法随着学科的不断发展在不断进步,具体的建模过程在本指导原则中不作详述,可参考国内外相关指导原则和专业共识。为便于监管审查,需在分析报告中说明模型的建立过程,参见附录1。
(四)模型评价
模型评价是群体PK分析的关键组成部分,可贯穿于建模的整个过程。
通常情况下,一个合适的模型应该是生物学上合理,与当前的认知相符合,并且其参数估计值可靠。因此,模型评价需考察构建的模型是否可充分描述观测数据的特征,参数估算值是否可靠,基于构建模型的模拟是否能够满足分析需求等。建立的模型需具有可接受的稳定性和可靠性,参数估计值应合理,并具有一定的预测性能,可满足研究目的。单一评价方法通常仅能展现模型在某一方面的特征,故实际应用中应采用多种评价方法相结合的方式,对模型进行综合评估。
通常,根据数据集的来源,模型评价方法包括内部评价(Internal Evaluation)和外部评价(External Evaluation)两种。用于内部评价的数据源自构建模型的数据集,用于外部评价的数据则需来源于独立于建模数据外的其他数据集。
按照具体实施手段,模型评价可包括诊断图和统计学检验。
诊断图可包括基于预测、基于残差、基于随机效应和基于模拟的诊断图。其中,基于预测的诊断图包括:因变量-群体预测值(Dependent Variable versus Population Prediction,DV vs. PRED)散点图,因变量-个体预测值(Dependent Variable versus Individual Prediction,DV vs. IPRED)散点图,含观测值、群体预测值和个体预测值的个体药-时曲线图等。常用的基于残差的诊断图包括:条件加权残差-群体预测值/时间(Conditional Weighted Residuals versus Population Prediction/Time,CWRES vs. PRED/TIME)散点图、绝对个体加权残差-个体预测值/时间(Absolute Individual Weighted Residuals versus Individual Prediction/Time,|IWRES| vs. IPRED/TIME)散点图、CWRES和IWRES的直方图和Q-Q图(Quantile-quantile plot)等。常用的基于随机效应的诊断图包括:随机效应的直方图和Q-Q图,随机效应的相关性图,随机效应和协变量的关系图(如随机效应对连续协变量的散点图,随机效应对分类协变量的箱形图)等。基于模拟的诊断图包括可视化预测检验(Visual Predictive Check,VPC)、数值预测检验(Numerical Predictive Check,NPC)、正态预测分布误差(Normalized Predictive Distribution Error,NPDE)等。
当个体观测信息不足时,个体参数的估计值将趋近于群体典型值,称之为“收缩”现象。收缩值较高时,经验贝叶斯估算值、个体预测值或个体权重残差的诊断图可能无法提供可靠信息。高收缩值可导致经验贝叶斯法难以准确估算个体暴露值,其用于后续暴露-效应分析的可靠性存疑,但可用于对收缩不敏感的协变量分析。此外,基于模拟的诊断图受收缩的影响较小,在收缩值较高时仍可提供有用信息。
基于统计学检验的模型评价方法可根据具体情况选择自举法(Bootstrap)等方法。另外,建议对模型参数估计的精密度(Precision),参数估计的相关性(Correlation)以及模型的条件数(Condition number)等方面进行综合评价。
同时,建议对不确定性因素如离群值、模型假设、固定效应或随机效应参数等进行敏感性分析,定量描述模型输入变量对模型输出结果的影响。若模型结果对不确定因素敏感,需作相关处理和分析解释。
模型评价方法在不断发展之中,可基于研究目的,参考国内外相关指导原则和专业共识,选择合适的评价方法,并在报告中说明方法的选择依据和具体步骤,科学规范地开展模型评价。
(五)模型模拟
模型模拟需基于分析计划中的模拟方案开展。用于模拟的模型应是经过模型评价的,评价方法和内容取决于模型模拟拟回答的特定问题。即使一个模型已经过评价,但若新的研究目的与原有研究目的不同,则需考虑重新评价模型,必要时优化模型。
群体PK模型的模拟可以提供固定效应、个体间变异及相关性、残差、参数不确定性等多个层级信息的预测。常用的模拟层级包括但不限于以下示例:
1. 基于固定效应,如典型受试者药-时曲线的模拟。应注意基于参数典型值的典型个体药-时曲线与平均预测值不同。
2. 基于固定效应及其参数不确定性,如说明典型个体药物暴露达到或保持在特定临界点以上的概率,或者说明协变量的影响(如协变量作用的森林图)。
3. 基于固定效应、个体间变异及相关性、残差的模拟,如药-时曲线分布区间的模拟。
开展模拟时,需考虑随机效应之间的相关性,以避免参数组合的不合理情况。带有个体间变异和协变量效应的模拟需在具有合理人口统计学特征的群体中进行。人口统计学信息可以从数据库中获得,也可通过对原始研究中的个体重抽样获得,或根据目标人群中的协变量分布及其相关性通过采样生成。
模型模拟中引入的信息量取决于研究目标,基于研究目的在模型模拟中纳入不同程度的不确定性和变异。
五、质量控制
建议在群体PK研究的全过程中,对数据管理、模型分析和分析报告等进行严格质量控制,可预先制定SOP,以确保群体PK研究的过程可溯源、可重现和可靠。应同时参考相关规范和指导原则中对质量控制的要求。
附录1:分析报告和数据提交
分析报告:提交的分析报告通常需包含以下几个部分:
章节 | 内容 |
摘要 | 主要包含研究背景,研究目的,主要假设,整体研究设计,数据和方法学概述,重要结果,影响药物评价或说明书的结论。对决策有重要影响的图表和说明也可呈现在摘要中。 |
研究背景 | 主要描述开展群体PK研究的背景情况,拟解决的研究问题,待分析药物的PK特点等信息。 |
研究目的 | 描述研究目的,包括主要目的和次要目的。 |
数据 | 包含纳入群体PK分析数据集中的临床研究的相关信息,如研究设计、研究人群及样本量(包括受试者样本量和采样样本量)、给药信息(如药物名称、剂量、给药间隔、给药时长、依从性等)、采样方案、生物样品分析方法(如定量下限,若不同临床研究采用的生物样品分析方法不同应分别描述,并对基于此合并数据对分析结果的影响给予说明)等。描述衍生变量的计算方法、数据格式、质量控制和数据整理过程。对于未纳入群体PK分析的临床研究、个体数据等,需详细说明原因。 |
分析方法 | 描述模型建立和评价的标准和步骤,各类缺失值的处理、低于定量下限数据的处理以及离群值的识别和处理。描述拟合算法(如FOCE)、模型假设(如参数分布)、模型构建的标准、使用的软件及其版本等内容。描述基础模型(以图解和公式等形式),协变量模型,协变量分析的方法和标准(如目标函数值(Objective Function Value, OFV)、临床相关性等),个体间变异、残差以及时间相关的随机效应模型,图形或统计的模型评价方法,以及敏感性分析等内容。对于复杂分析,建议包含分析流程。对于参数呈现形式与模型控制文件中不同的,需提供参数转换公式。需提供模型评价方法的选择原因。详细描述关键模拟方案,包括虚拟人群的产生方法等。若分析中存在与标准程序的偏离,需说明。必要时,需提供足够信息和文件以重现现有分析及开展进一步分析。 |
结果 | 通常包括基础模型、协变量分析过程中的关键步骤和评价,最终模型的模型结构、固定效应和随机效应的参数估计值以及参数精度(RSE%、95% CI),模型评价结果,模型应用(包括协变量对参数的影响,剂量调整的模拟)等内容,并围绕研究目的和模型应用进行重点阐述。 通常在结果部分提供包括但不限于以下图表: 1. 分析数据总结和检视结果,如,PK数据分布的总结、数据处理(如缺失值处理、离群值处理等)总结、协变量总结、观测值检视图表等内容。2. 关键模型的建立过程表,包括结构模型和协变量筛选的描述和OFV变化情况。 3. 基础模型和最终模型的参数对比表,其中通常包含固定效应和随机效应的参数估计值、精度(RSE%、95% CI)和收缩值。 4. 基础模型和最终模型等关键模型的关键诊断图,如GOF、VPC、pcVPC等。若存在具有统计学显著影响的协变量或关注的亚群体,GOF和/或VPC图等需基于上述因素提供分层结果。 5. 适用时,敏感性分析结果以及基于模型的模拟应用的关键结果等。需说明是否按照已制定的群体PK分析计划进行,若与分析计划偏离,需说明原因。 |
讨论 | 需包括对模型结果的解读,并在已有研究基础上说明模型结果的临床意义。围绕研究目的评价模型的效能,包括用于建模数据的充分性和局限性,建模方法、假设验证和不确定性评估,对模型结果(如协变量对暴露影响)的解释,模型结果(包括结构模型、协变量模型以及BSV等)是否符合现有科学认知,其他研究对结果的支持(如类似药物研究),以及和常规独立临床药理学研究结果的异同。模型结果对给药方案的优化也需呈现在讨论中,如结合后续的安全性和有效性的暴露-效应分析为特殊人群调整给药方案提供依据等。 |
结论 | 采用简洁语言描述模型重要结果和应用,如对Ⅲ期给药方案的优化、说明书的支持等。 |
附录 | 应包括但不限于以下方面:分析计划、未包含在正文中的其他非关键性图表、关键模型的控制文件和输出文件、关键图形的绘制方法和代码、罗列分析中剔除数据及其原因的表格、罗列模型构建各步骤的表格,同时罗列所提交数据文件、控制文件和输出文件对应关系的表格等。 |
数据提交:建议提交支持药物评价和对结论有重要影响的群体PK研究(如用于支持Ⅲ期给药方案的优化、说明书中目标适应症和特定人群用药方案的撰写等)所采用的全部数据和代码的电子版,并提交数据库和代码的说明文件。
附录2:中英文属于对照表
英文缩写 | 中文术语 | 英文释义 | 中文释义 |
BSV | 个体间变异 | Between-subject variability, a measure of variability between subjects | 受试者间的变异,是受试者间变异性的度量指标 |
Covariate | 协变量 | An observed factor that correlates with drug exposure in subjects (e.g., renal function, body weight, age, sex, genetic polymorphism) | 与药物暴露相关的受试者因素(如,肾功能,体重,年龄,性别,遗传多态性) |
CWRES | 条件加权残差 | Conditional weighted residuals, a type of diagnostic | 条件加权残差,一种模型诊断的度量指标 |
DV | 因变量(观测值) | Dependent variable (e.g., drug plasma concentrations) | 因变量(如,药物血浆浓度) |
EBE | 经验贝叶斯估计值 | Empirical Bayes estimates, or individual parameter estimates in a mixed- effects model | 经验贝叶斯估计值,或混合效应模型中的个体参数估计值 |
Fixed Effect | 固定效应 | Parameters in the pharmacokinetic model that do not vary across subject | 药代动力学模型中受试者间没有变化的参数 |
GOF | 拟合优度 | Goodness of fit, a collection of diagnostic criteria used to evaluate model performance | 拟合优度,用于评估模型性能的系列诊断标准 |
IOV | 场景间变异 | Variability arising from changes in parameters for a subject during the evaluation period. It is generally modeled as a random effect between periods | 同一个体在不同场景下参数差异的大小 |
IPRED | 个体预测值 | Individual predicted data, based on individual empirical Bayes parameter estimates | 个体预测值,基于个体经验贝叶斯参数估计 |
IWRES | 个体加权残差 | Individual weighted residuals, a type of residual | 个体加权残差,残差的一种类型 |
NPC | 数值预测检验 | Numerical predictive check, a GOF method related to VPC | 数值预测检验,一种与视觉预测检验相关的基于模拟的评价方法 |
NPDE | 正态预测分布误差法 | Normalized predictive distribution error | 正态预测分布误差法,一种基于模拟的评价方法 |
PRED | 群体预测值 | Predicted data, based on population parameter estimates | 基于群体参数估计的预测数据 |
pcVPC | 预测校正的可视化预测检验 | Prediction corrected VPC, a GOF plot related to VPC | 预测校正的可视化预测检验,与视觉预测检验相关的基于模拟的诊断图 |
QQ | 分位数图 | Quantile-quantile, a type of GOF plot | 分位数图,用于评价数据是否符合正态分布,一般用于评价残差 |
Random effect | 随机效应 | Effects varying in a random way between subjects, between occasions, or within subject | 受试者间、场景间或受试者内以随机方式变化的效应 |
Residual error | 残差变异 | An estimate of the remaining unexplained variability | 无法解释的剩余变异的估算值 |
Shrinkage | 收缩 | A phenomenon in which post hoc individual parameters (empirical Bayes estimates) shrink around the population mean (η-shrinkage) or the distribution of residual error shrinks toward zero (ε-shrinkage), due to excessive random effect parameters | 由于过度的随机效应,个体参数趋向于群体典型值、残留误差分布趋向于0的现象 |
VPC | 可视化预测检验 | Visual predictive check, a type of GOF plot | 可视化预测检验,一类基于模拟的诊断图 |